《中国0至5岁儿童病因不明急性发热诊断和处理若干问题循证指南》指出:<3岁病因不明急性发热儿童,发热时间≥2天,泌尿系统感染的风险较高。什么叫病因不明急性发热?有些疾病引起的发热可以通过体征明确发热病因,例如急性中耳炎、肺炎、脑膜炎、上呼吸道感染、胃肠炎、毛细支气管炎或其他病毒性综合征。而有时候婴幼儿只有反复发热,而没有明显的其他体征,这最常见于幼儿急疹、泌尿系统感染以及部分普通感冒。
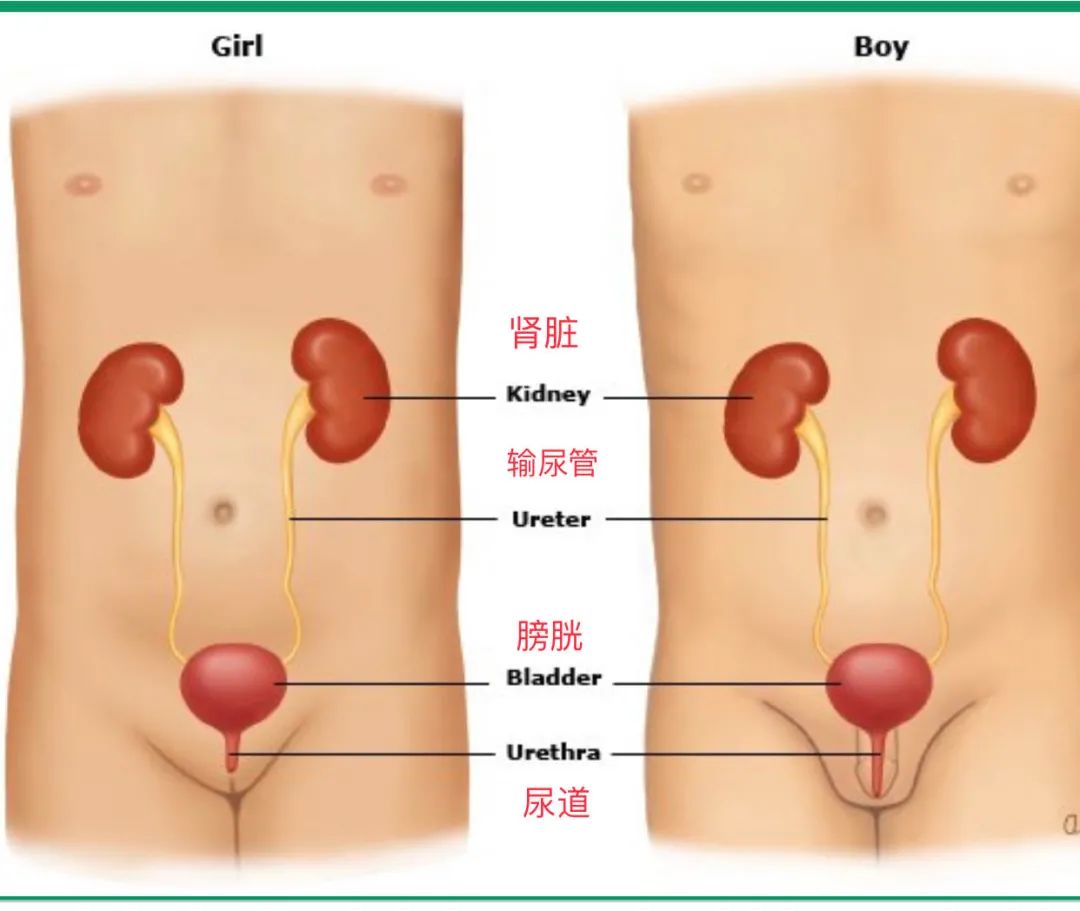
在临床上常把尿路分为上尿路(即肾脏和输尿管),以及下尿路(即膀胱和尿道)。因此,泌尿道感染(urinary tract infection, UTI),包括上尿路感染和下尿路感染。上尿路感染主要指急性肾盂肾炎,可能导致肾实质瘢痕形成和慢性肾脏病。下尿路感染主要包括膀胱炎和尿道炎。膀胱炎是膀胱的炎症,通常由感染引起,可单独出现或伴随肾盂肾炎出现。尿路感染可以分为普通细菌感染和特异性的细菌感染。本文中尿路感染一般就是指泌尿道感染。
UpToDate临床顾问:泌尿道感染(UTI)是儿童期常见且重要的临床疾病。上泌尿道感染(急性肾盂肾炎)可能导致肾脏瘢痕形成、高血压及终末期肾功能不全。下泌尿道感染一般是指单纯性膀胱炎。尽管肾盂肾炎患儿往往会出现发热,但在临床中很难区分膀胱炎与肾盂肾炎,尤其对于小于2岁的幼儿。
图片来自UpToDate
可友健康:尿路感染的原因是什么?——超过95%的尿路感染,是由于粪便中的菌群经过尿路逆行感染,从尿道、膀胱、输尿管,一直到肾脏。尤其对于女性来说,由于肛门和尿道的距离较短,尿路感染极其常见。
美国儿科学会指出,婴儿的尿路感染不易发现,往往发烧几乎是唯一的表征,加上小宝宝又不能表达尿尿时的不适,所以父母很容易将其视为普通的感冒从而可能耽搁病情。其实宝宝尿路感染也有尿频、抗拒排尿、排尿时哭闹等症状,如果父母能仔细观察宝宝,还是能发现一些蛛丝马迹。尿路感染可能出现严重的并发症,例如婴儿的尿路感染可能会沿尿液逆行肾脏造成感染。
UpToDate临床顾问:泌尿道感染通常由细菌导致。正常情况下,泌尿道中没有细菌,但如果细菌沿尿道上行至膀胱或肾脏,则可引起泌尿道感染。泌尿道感染的症状是什么?小于2岁的儿童和无法说话的儿童可出现以下一种或多种表现:发热–这可能是患儿的唯一症状;呕吐或腹泻;哭闹行为;不能良好喂养。大于等于2岁且能说话的儿童会表现为:排尿时疼痛或有烧灼感;排尿频率较平常增加;下腹或腰部两侧疼痛;发热。
严虎医生:多数情况下尿常规检查就可提供尿路感染的线索(比如,尿常规出现白细胞酯酶阳性或显微镜下白细胞数目超标,或亚硝酸盐阳性),如果尿液又培养出有意义的致病细菌,就基本可确诊。
@张亚停医生:泌尿系统的感染,所以要检查尿常规及尿培养,尿常规是提示泌尿道感染的一个指标,如尿常规中有很多白细胞,就可以考虑为泌尿道的感染,尿培养是诊断泌尿道感染的金标准,不但可以诊断是什么细菌感染引起的,也可以确定需要用什么抗生素!
@罗百竹:如果婴儿反复2-3天发烧且找不到明显的病因,除了怀疑幼儿急疹,也要警惕泌尿道感染(UTI)。UpToDate意见:对于出现典型玫瑰疹样皮疹前有发热,并且发热评估中检出了脓尿的患儿,泌尿道感染是需要考虑的另一种情况。对于此类患儿,尿培养结果最终能区分泌尿道感染与玫瑰疹。一项回顾性研究纳入了158例玫瑰疹幼儿(1-3月龄)和143例泌尿道感染幼儿,发现一些临床表现和实验室检查结果对泌尿道感染比对玫瑰疹的提示性更大。外周白细胞计数>10,000个/μL是最有帮助的单项指标(见于70%的泌尿道感染患儿,只见于4%的玫瑰疹患儿)。
在泌尿道感染患儿中更常见的其他表现包括:男性性别、<6月龄、C-反应蛋白>5mg/L,以及就诊时发热持续时间<4日。虽然尚未在研究中进行探讨,但是试纸尿干化学检测示亚硝酸盐阳性高度提示泌尿道感染。等待尿培养结果期间,关于经验性抗生素治疗的决策最好基于泌尿道感染风险个体化制定,该风险可根据人口统计学因素和临床因素(如,年龄、包皮环切状况、泌尿道异常)来确定。为了避免对UTI和玫瑰疹都有可能的儿童不必要地使用抗生素,若满足下述条件,可以等到尿培养结果出来后再决定是否给予抗生素:一般状况良好、≥6月龄、外周白细胞计数5000-10,000个/μL,并且试纸尿干化学检测示亚硝酸盐阴性。
UpToDate临床顾问:尿培养是诊断UTI的标准检测方法。对于所有考虑诊断为UTI且留取了尿样进行尿液分析或试纸尿干化学检测的儿童,我们建议常规进行尿培养。对于未经如厕培训的婴幼儿,收集尿样进行培养的首选方法为导尿或耻骨上膀胱穿刺吸引术。对于经过如厕培训的儿童,首选方法为收集清洁中段尿样。收集尿样后应尽快进行培养。即使只延迟几小时,假阳性率和假阴性率都会显著升高。
试纸尿干化学检测操作方便、价格便宜且几乎不需要培训就可正确使用;可能是某些情况中唯一可进行的检测。然而,该方法可能会漏诊一些UTI患儿(其敏感性最高为88%)。鉴于试纸尿干化学检测的敏感性不到100%,我们建议对结果为阴性的疑似UTI患儿进行尿培养。
● 白细胞酯酶——试纸尿干化学检测显示白细胞酯酶阳性可提示存在UTI。然而,白细胞酯酶检测阳性不一定提示真正存在UTI,因为其他疾病也可能导致尿液中存在白细胞(如,川崎病)。
● 亚硝酸盐——尿液亚硝酸盐检测为阳性的儿童很可能存在UTI。亚硝酸盐检测具高度特异性,假阳性率较低。然而,假阴性检测结果很常见,因为尿液需要在膀胱中至少停留4小时才能蓄积到可检测的亚硝酸盐量。因此,亚硝酸盐检测结果为阴性并不能排除UTI。
显微镜镜检与试纸尿干化学检测相比,显微镜镜检对设备和培训的要求更高。
● 标准显微镜检查——标准显微镜检查是指对未染色尿样进行离心后检查是否存在白细胞和细菌。采用该方法进行检测时,脓尿的定义为≥5个白细胞/高倍镜视野(high power field, hpf),细菌尿的定义为每hpf存在任何细菌。表中总结了其敏感性、特异性和LR。采用离心尿样进行的标准显微镜检查的敏感性最高为81%,因此我们建议对标准显微镜检查结果为阴性的疑似UTI患儿进行尿培养。
● 改良的尿液分析——以下方法可改善显微镜检查的准确性:采用非离心尿样;使用血细胞计数器(结果报告为白细胞/mm3);采用革兰染色涂片。应用这三种技术(一些学术中心可用)对导管尿样进行显微镜检查称为“改良的尿液分析”。进行改良的尿液分析时,脓尿的定义为≥10个白细胞/mm3,细菌尿的定义为革兰染色尿液涂片中每10个油镜视野存在任何细菌。
迅速诊断和治疗UTI对幼儿最重要,这种情况下改良尿液分析的敏感性和特异性总体情况最佳。然而,许多门诊没有条件进行改良的尿液分析。
一项系统评价发现,对于存在泌尿系或腹部症状的2岁及以上可说话的儿童,如果尿试纸尿干化学检测亚硝酸盐和白细胞酯酶均呈阳性,则存在尿培养确证的UTI的概率约为90%,如果尿试纸尿干化学检测发现亚硝酸盐和白细胞酯酶均呈阴性,则此概率仅有4%-8%。
2-3岁以下儿童无症状发烧,建议要验尿以排除尿路感染。如何取尿呢?一般让孩子自己尿到无菌杯里,一定要取中间那段尿液!开始那部分尿不接,最后那部分尿也不要,就接取中间那一段尿,这才能保证尿检的准确性。如果结果显示有可能是尿路感,这个尿样还要进一步送去做尿细菌培养。
UpToDate临床顾问:推荐儿童泌尿道感染经验性治疗中包含一种能充分覆盖大肠埃希菌的抗生素。一般建议使用一种头孢菌素类(头孢克肟、头孢地尼、头孢布烯、头孢氨苄)作为一线口服用药。如果怀疑肠球菌感染,应加用阿莫西林或氨苄西林。
有发热症状的患儿通常需治疗10日,无发热症状的患儿通常接受短疗程治疗(3-5日),大多数患儿在开始恰当抗感染治疗的24-48小时内临床症状会逐渐改善。大多数年龄大于2个月、不伴呕吐的患儿可以口服抗菌药物治疗UTI。开始治疗的最初2-3日,医生需要与患儿家长保持密切联系,并强调UTI的严重性和完成整个疗程的必要性。对于不伴泌尿生殖系畸形的UTI患儿,我们建议应用一种头孢菌素作为治疗UTI的一线口服用药。头孢克肟、头孢地尼及头孢布烯的用法如下:
头孢克肟(口服,第1日16mg/kg,此后8mg/kg,一日1次,直至疗程结束)
头孢地尼(14mg/kg,口服,一日1次)
头孢布烯(9mg/kg,口服,一日1次)
@翟医师:没有并发症的下尿路感染/膀胱炎,不是肾盂肾炎,2岁以上这种情况下一般口服抗生素三到五天就行了。与合并发烧的上尿路感染不同,下尿路感染/膀胱炎,一般不会有严重后果,复发几率也不高。同时目前的研究认为膀胱炎短疗程抗生素治疗(3到5天)和长疗程(7到14天)效果是一样的。下尿路感染/膀胱炎的停药指征是症状消失,用药三天以上。翟医师以前也提到女婴尿路感染相对多见,孩子尿检有大量白细胞+亚硝酸盐阳性,基本可以确诊是尿路感染,建议服用头孢克肟。
@罗百竹:微博粉丝群宝妈咨询成人尿路感染,我查了一些资料:成人尿路感染分为急性单纯性膀胱炎和急性复杂性泌尿道感染(包括肾盂肾炎)。急性复杂性泌尿道感染(UTI)是指伴有提示感染扩散至膀胱外的任何特征的急性UTI。这些特征包括发热(如>99.9℉/37.7℃)、其他全身性疾病症状或体征(包括畏寒、寒战或精神状态改变)、腰痛和肋脊角压痛。根据这个定义,无论患者特征如何,肾盂肾炎均属于复杂性UTI。该分类不同于UTI的传统分类,更关注临床表现和病情严重程度。
我们使用“急性单纯性膀胱炎”来表示非妊娠期个体中局限于膀胱的急性感染。这种感染中不存在提示感染超出了膀胱范围的特征,如发热(>99.9℉/37.7℃)、全身性疾病的其他体征或症状(包括畏寒、寒战或超出基线状态的显著乏力或不适)、腰痛及肋脊角压痛。这种定义不同于传统的泌尿道感染(UTI)分类,其更侧重于疾病的临床表现和严重程度。
.88b40c1.png)